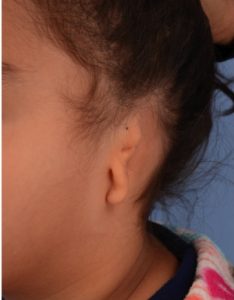
 La Microtia è un difetto congenito, dove l’orecchio esterno è ridotto nel suo sviluppo. Qualora l’orecchio esterno è mancante completamente si parla di Anotia. La Microtia si verifica in 1 su 8.000/12.000 nascite, generalmente a carico di un singolo orecchio, spesso il destro.
La Microtia è un difetto congenito, dove l’orecchio esterno è ridotto nel suo sviluppo. Qualora l’orecchio esterno è mancante completamente si parla di Anotia. La Microtia si verifica in 1 su 8.000/12.000 nascite, generalmente a carico di un singolo orecchio, spesso il destro.
Le cause di questo disturbo sono ignote e spesso, a causa della sua bassa incidenza, non viene rilevato durante le ecografie prenatali. Solo una piccola percentuale di casi presenta predisposizione familiare. È importante che i genitori siano consapevoli del fatto che il loro comportamento durante la gravidanza non può in alcun modo aver influenzato il problema del bambino.
Ci sono quattro gradi di Microtia:
- 1 grado: non completo sviluppo dell’orecchio esterno con identificabili strutture riconoscibili ed canale auricolare presente ma molto stretto.
- 2 grado: non completo sviluppo dell’orecchio esterno con fusione dell’elice con l’antelice e con un canale auricolare stenotico o assente e ipoacusia.
- 3 grado: è la più comune forma di microtia, è il padiglione è rappresentato da un abbozzo cartilagineo.
- 4 grado: assenza totale dell’orecchio esterno o Anotia, spesso associata ad una malformazione mandibolare.
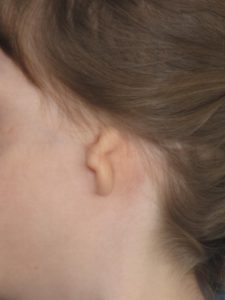 L’obiettivo del trattamento è verificare prima di tutto se la funzione uditiva sia integra, questo è verificabile nel prime settimane di vita del bambino con l’esame dei Potenziali Evocati. All’età di 3 anni si può eseguire una TAC senza mezzo di contrasto, in leggera sedazione o una Cone Beam, per chiarire se il bambino è candidato alla correzione del difetto e/o mancato sviluppo dell’orecchio medio e interno. Qualora il bambino abbia una ipoacusia grave per deficit neurosensoriale, questo difetto può essere corretto con un impianto cocleare. La tecnica chirurgica prevede attualmente due metodiche completamente distinte, la prima con la cartilagine costale, la seconda con l’impianto di una Protesi in Medpor. La cartilagine costale: si effettua generalmente intorno ai 10 anni di età e prevede dalle 3 alle 4 sedute chirurgiche, consiste in un primo tempo in cui si preleva dal paziente la cartilagine della sesta e settima costa e la loro area di fusione, dall’emitorace omolaterale e dalla ottava e nona costa. A seconda della malformazione auricolare verranno creati dei modelli il più verosimili possibili allo scheletro cartilagineo dell’orecchio di riferimento, si effettuerà poi una copertura con la cute, considerando la forma e l’angolazione dell’orecchio controlaterale. La ricostruzione del padiglione è una chirurgia molto delicata che può in una percentuale ridotta presentare delle complicanze che vengono suddivise in maggiori e minori a seconda della gravità. Le complicanze maggiori sono l’infezione con riassorbimento della cartilagine e la necrosi della cute con esposizione del modello cartilagineo. Complicazioni minori sono: aree di alopecia nel cuoio capelluto, riaccollamento dell’angolo dell’orecchio, formazioni di cicatrici di cattiva qualità e appiattimento dei contorni cartilaginei.
L’obiettivo del trattamento è verificare prima di tutto se la funzione uditiva sia integra, questo è verificabile nel prime settimane di vita del bambino con l’esame dei Potenziali Evocati. All’età di 3 anni si può eseguire una TAC senza mezzo di contrasto, in leggera sedazione o una Cone Beam, per chiarire se il bambino è candidato alla correzione del difetto e/o mancato sviluppo dell’orecchio medio e interno. Qualora il bambino abbia una ipoacusia grave per deficit neurosensoriale, questo difetto può essere corretto con un impianto cocleare. La tecnica chirurgica prevede attualmente due metodiche completamente distinte, la prima con la cartilagine costale, la seconda con l’impianto di una Protesi in Medpor. La cartilagine costale: si effettua generalmente intorno ai 10 anni di età e prevede dalle 3 alle 4 sedute chirurgiche, consiste in un primo tempo in cui si preleva dal paziente la cartilagine della sesta e settima costa e la loro area di fusione, dall’emitorace omolaterale e dalla ottava e nona costa. A seconda della malformazione auricolare verranno creati dei modelli il più verosimili possibili allo scheletro cartilagineo dell’orecchio di riferimento, si effettuerà poi una copertura con la cute, considerando la forma e l’angolazione dell’orecchio controlaterale. La ricostruzione del padiglione è una chirurgia molto delicata che può in una percentuale ridotta presentare delle complicanze che vengono suddivise in maggiori e minori a seconda della gravità. Le complicanze maggiori sono l’infezione con riassorbimento della cartilagine e la necrosi della cute con esposizione del modello cartilagineo. Complicazioni minori sono: aree di alopecia nel cuoio capelluto, riaccollamento dell’angolo dell’orecchio, formazioni di cicatrici di cattiva qualità e appiattimento dei contorni cartilaginei.
Ricostruzione del padiglione con Medpor
In questa tecnica, concepita dal dott. Reinisch, si utilizza il Medpor, una struttura in polietilene poroso, associata ad una membrana vascolarizzata dell’organismo del paziente, per ricostruire il padiglione auricolare. La ricostruzione con Medpor può essere eseguita generalmente già dai tre anni di età del bambino e contrariamente alla cartilagine costale in una sola seduta, talvolta ambulatoriale in day surgery e senza drenaggi. Se il problema interessa un solo orecchio, la protesi in Medpor è modellata in modo da adattarsi per morfologia all’orecchio controlaterale e con un grado di approsimazione tale da prevedere l’incremento di dimensioni che il bambino subirà nella sua crescita, in modo che le dimensioni della protesi siano quelle dell’orecchio adulto. La struttura protesica viene quindi ricoperta con del tessuto del paziente, vitale, che viene utilizzato per garantire un ottima copertura e protezione dell’impianto che viene prelevato, al disotto del cuoio capelluto.
La ricostruzione del canale auricolare o canalplasty può essere eseguita prima della ricostruzione con Medpor, oppure contestualmente a questa. VantaggiLa ricostruzione può avvenire già a tre anni di età del bambino, prima che inizi la scolarizzazione, così da evitare traumi psicologici. In età scolare, lo scherno degli altri bambini può rappresentare un problema per i soggetti con microtia non trattata.Se si sceglie la tecnica con Medpor, la riparazione dell’atresia auris per trattare i problemi di udito può avvenire già dai tre anni.La ricostruzione con Medpor comporta un unico intervento chirurgico,talvolta in day hospital. Il dolore dovuto all’intervento è minimo e ciò consente nella maggior parte dei casi di lasciare la struttura sanitaria a distanza di qualche ora.La forma dell’orecchio ricostruito è pensata per abbinarsi all’altro, per dimensioni e proiezione, eliminando la necessità di “fissare” posteriormente l’orecchio normale.Le orecchie in Medpor sono in grado di sopportare i traumi delle principali attività sportive, in quanto impianto non fissato con viti.
Svantaggi
La struttura in Medpor è un materiale estraneo all’organismo; tuttavia trova impiego in molte aree di chirurgia ricostruttiva da moltissimi anni, ha come svantaggio comparato alla cartilagine, di non essere totalmente elastico.
LA RIPARAZIONE DELL’ATRESIA PUÒ ESSERE ESEGUITA PRIMA DELLA RICOSTRUZIONE IN MEDPOR, E CIÒ È POSSIBILE SOLO CON QUESTO TIPO DI INTERVENTO.
RIPARAZIONE DELL’ATRESIA AURIS
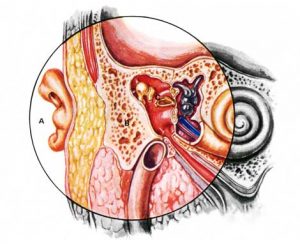
Atresia Auris congenita. Alla malformazione del padiglione auricolare (A) si associa l’assenza del meato acustico esterno, sostituito dal tessuto osseo (B).
La riparazione dell’atresia auris è un intervento eseguito da un chirurgo otologico (specializzato in otorinolaringoiatria) per migliorare l’udito mediante la creazione del condotto uditivo. Non tutti i pazienti affetti dal disturbo sono idonei all’intervento: per saperlo, viene eseguita una TAC intorno ai tre anni di vita del paziente.
La riparazione dell’atresia auris è un intervento eseguito da un chirurgo specializzato in otorinolaringoiatria, per migliorare l’udito mediante la creazione del condotto uditivo. Non tutti i pazienti affetti dal disturbo sono idonei all’intervento: per saperlo, viene eseguita una TAC intorno ai due anni e mezzo di vita del paziente. Durante la procedura in microchirurgia, il chirurgo pratica un foro nell’osso temporale con uno strumento, fino all’orecchio medio. Gli ossicini dell’orecchio potrebbero necessitare di riparazione o sostituzione. Utilizzando del tessuto del corpo il chirurgo crea il timpano, quindi con un innesto di cute riveste il condotto uditivo. Una volta eseguita la riparazione dell’atresia, il nuovo condotto viene medicato.

Dr. Roberto Scalco e Dr. John Reinisch
Note reinisch – IMPLANT RECONSTRUCTION Medpor (Stryker, USA) is a synthetic biocompatible porous polyethylene implant. Reinisch has pioneered its use as an alternative to conventional autologous rib cartilage graft for ear reconstruction. Through the past several decades, he has made several modifications to both the implant and his surgical technique to decrease the complications of this method.Reinisch and Lewin use a temporoparietal fascial flap (TPF) to wrap the implant. To cover the entire implant, the TPF should measure at least 11 cm wide and 12 cm in vertical height from the mid-concha. The initial Y-shaped incision of scalp has been replaced over time by a zigzag and then a horizontal incision, which is associated with less visible scar. He now uses a lighted retractor to elevate the flap from the auricular incisions to avoid a scalp scar. One drain is placed under the implant and another drain is placed beneath the elevated scalp. The lateral surface of the implant is covered by an anteriorly based skin flap consisting of the skin of microtic ear and of the mastoid area. In most cases, in addition to the skin flap, a full-thickness skin graft from the postauricular surface of the normal side ear is needed to complete the coverage of the entire lateral surface of the ear. To cover the postauricular surface of the reconstructed ear, a full-thickness skin graft is harvested from the lower abdomen, inner upper arm or supraclavicular neck. Because the split-thickness skin graft from the scalp can cause some postauricular contraction and small inclusion cysts, it is limited to patients who require a second-stage surgery, when the contraction can be corrected with the sulcus release and full-thickness skin graft. Silicon mold and a hard ear cup are used during the postoperative course to decrease swelling and protect the ear.
Abstract
Ear reconstruction is a difficult procedure requiring a framework and soft tissuecovering. The traditional method uses a rib cartilage framework placed beneath scalp skin. This method has been used for 50 years despite inherent problems with both harvesting rib cartilage and using scalp for coverage. The authors describe a method using a porous polyethylene (PPE) framework covered by a large temporoparietal fascia (TFP) flap raised with the underlying subgaleal fascia (SGF). The entire implant is covered by the two-layered flap, which can be raised without any scalp incision. The skin grafts applied to the covered implant lie on the SGF. The trilaminar structure of the SGF allows the skin to move independently over the implant, resisting shear forces and reducing the probability of implant exposure. Ear reconstruction using the PPE framework was performed on 786 ears over an 18-year period. Initial complications were common. With improved implant design and complete coverage of the implant with both the TPF and SGF, exposure rate dropped to 7% with a 12-year follow-up. Implant fractures decreased to less than 3%. The PPE/TPF method allows earlier ear reconstruction in children with minimal scarring and discomfort. The reconstructed ear can closely mimic the shape and projection of the natural contralateral ear in fewer stages and with a shorter learning curve.
